放射線治療科
放射線治療だけで根治できる疾患は限られますが、現在のがん治療では、手術や抗がん剤などと様々なかたちで組み合わせておこなう集学的治療が重視されており、その一手段としても放射線治療は重要な役割を担っています。そのため、当科では病床を有していませんが、各臓器別診療科の主治医と緊密に連携して患者さまに最適な治療をご提供できるように努力しています。
放射線治療では初診時が特に重要です。できる限りわかりやすく説明し、患者さまが十分に理解・納得して治療を受けていただけるように心がけています。
一宮西病院 放射線治療科の特長
呼吸性移動対策による高精度照射
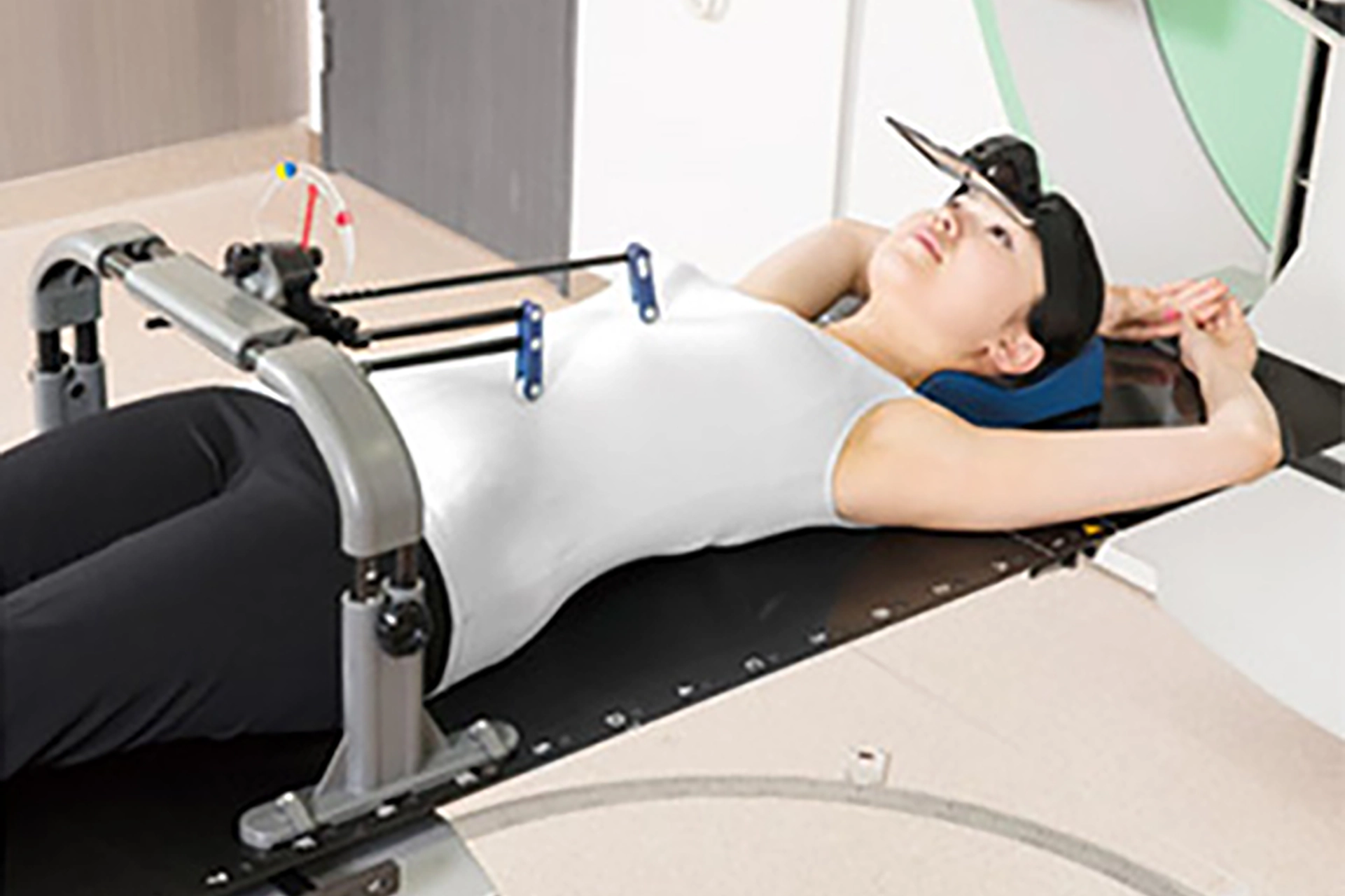
この課題に対し、当科では呼吸性移動への対策として「アブチェス」という呼吸モニタリング装置を導入しています。これにより腫瘍の動きを最小限に抑え、照射範囲を正確に腫瘍に一致させることで、腫瘍に十分な線量を集中しながら周囲の正常臓器への副作用を最小限に抑えることが可能となります。
また、リニアックに付属するコーンビームCTを用いて4D-CT画像を撮影し、腫瘍の呼吸に伴う移動を連続的に把握する技術も採用し、得られた画像をもとに正確な移動量の計測と位置補正をおこなっております。これらの方法により、当科では常に高レベルの呼吸性移動対策に取り組んでいます。
チーム医療による最適な治療体制
当院の放射線治療部門では、放射線治療専門医、放射線治療専門技師、医学物理士、品質管理士、看護師、メディカルアシスタントがチームを組み、日々患者さまの治療にあたっています。照射前には膀胱や直腸の状態、呼吸の安定性などをチーム全体で共有し、毎回の治療を最適な状態でおこなえるよう連携しています。
また、治療中の体調変化や副作用の兆候にもいち早く対応できるよう、情報共有と連携体制を強化しています。これにより、治療中の負担を最小限に抑えながら、高精度な放射線治療の提供を目指しています。
呼吸性移動対策やIMRT(強度変調放射線治療)といった先進的な技術も非常に重要ですが、それらを最大限に活かすためには、多職種による連携体制が不可欠です。当科の多職種によるチームプレイは、当科の呼吸性移動対策やIMRTと同じように非常に高いレベルにあると確信しております。
主な対象疾患と診療内容
対象疾患
- 悪性腫瘍(がん)全般
治療の流れ
-
主治医からの紹介
放射線治療は、院内・院外の各臓器別の主治医から、適応となる可能性のある患者さまをご紹介いただくところから始まります。
1 -
診察・治療方針の検討
放射線治療科であらためて診察をおこない、主治医と検討し、放射線治療の適応、最適な治療方針を検討します。
2 -
CT撮影
適応が決定したら、放射線治療の計画をたてるためのCT撮影をします。実際の治療時と同一の姿勢をとっていただき、必要に応じて固定具なども作成します。また体表には、放射線を照射する位置の再現性を保つためにマークをつけます。
3 -
照射プランの作成
撮影したCTデータは放射線治療計画装置に送られ、照射範囲・線量分割などを決定し、最適な線量分布を3次元的に実現するように照射プランを作成します。
4 -
放射線治療の実施
放射線治療の期間中は、定期的な診察で副作用が生じていないかをチェックします。必要に応じて投薬や処置をおこないます。また、治療部位によっては、排便を促したり尿をためてもらうなど、患者さまご自身にも治療にご協力をいただいております。
毎日当科の看護師も体調を確認し、補足説明をしていますので、お気軽にご相談ください。5
当科の診療体制

スタッフには、治療専門医学物理士、放射線治療品質管理士、放射線治療専門技師が在籍。看護師、及びMA(メディカルアシスタント/医師事務作業補助者)も常駐していますので、患者さまの体調変化にも迅速に対応できる体制となっております。
高精度放射線治療の対象は拡大を続けており、当院でもこれに対応して、脳、体幹部、脊椎などの多様な臓器に対してのIMRTや定位放射線治療をおこなっています。それにあわせて、高精度な放射線治療にも対応した品質管理、第三者機関による測定もおこなっております。
当科では医師、放射線技師、看護師、事務がチームで診療に取り組んでおり、全員で患者さまの病態を把握し、正確で安全な放射線治療をご提供できるように日々努力しています。
放射線治療機器
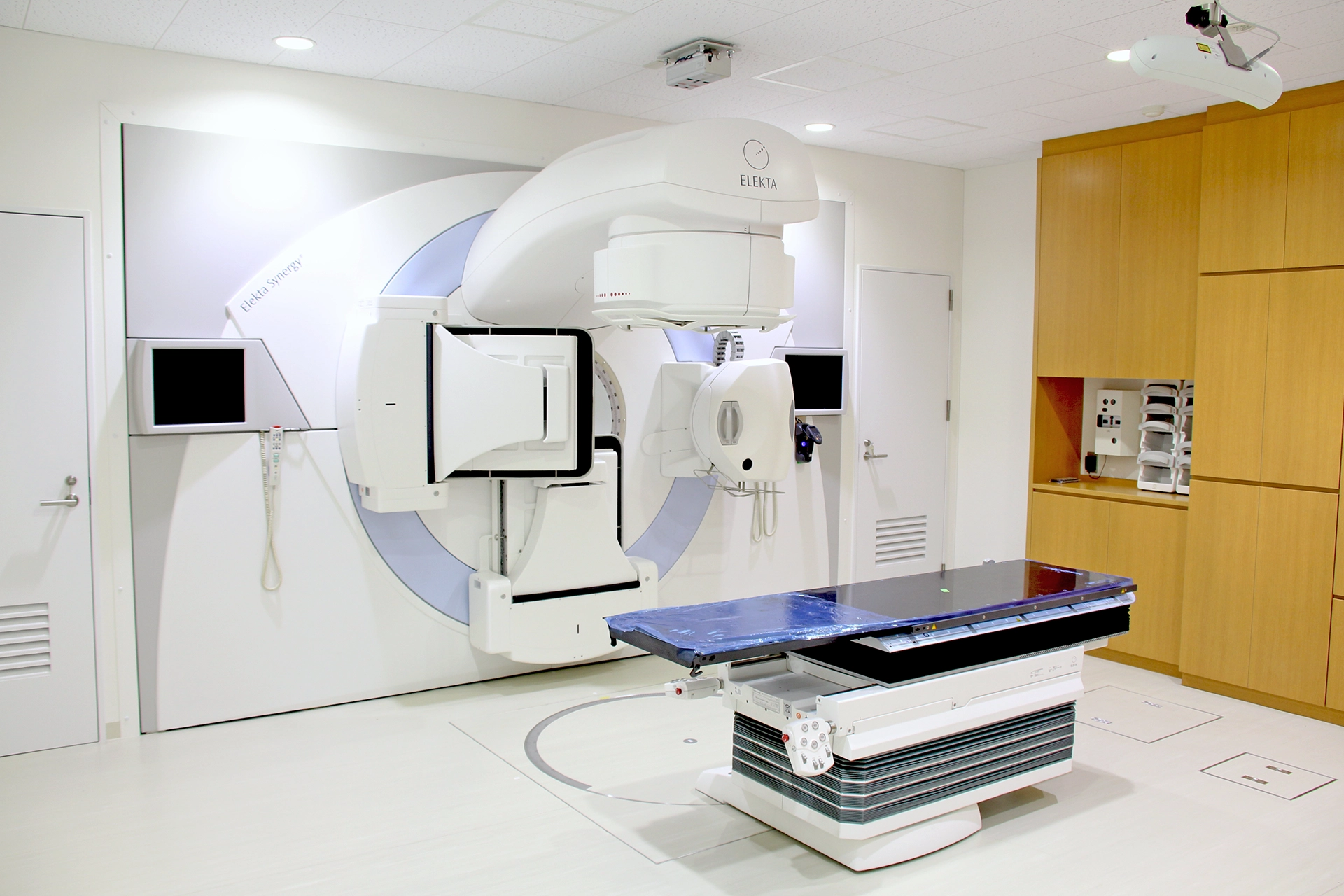
- 放射線治療装置 Elekta製 Synergy
- 放射線治療計画装置 Elekta製 Monaco
- 放射線治療情報管理システム Elekta製 MOSAIQ
他施設との連携とカンファレンス

写真中央が大西 洋教授、右が野中医師
大西教授は、肺がんに対する定位放射線治療の分野で著名な専門家であり、その他のがん治療においても幅広い知識と豊富な経験を持っています。教授からの助言を受けることで、当院の患者さまも大学病院と同等レベルの治療方針に基づく診療を受けていただけます。
大西 洋教授について

さらに、大西教授は呼吸モニタリング装置・アブチェスの開発者でもあり、2008〜2011年に日米で特許を取得しました。この装置は現在、国内の約320施設(全国の放射線治療施設の約4割)で導入されており、高精度な放射線治療を支える重要な機器となっています。
緩和的放射線治療
治療の適応となる疾患や症状の例
従来10回程度で治療されることが多かったのですが、最近は積極的に1回照射をおこなっています。効果は複数回照射と同等とされています。
最近は複数個の脳転移の場合でも、短時間での定位放射線治療をおこなうことができます。
脊椎転移により脊髄圧迫症状(麻痺など)が生じた場合などは、緊急で放射線治療をおこなうことがあります。
肺がんや食道がんで生じることが多いです。
胃がん原発巣からの出血で貧血が進行し輸血を繰り返すような場合には、放射線治療により輸血をしなくても済むようになることが多いです。
症例数
放射線治療患者数
| 2022年 | 2023年 | 2024年 | 2025年 | 2026年 | |
| 新規実患者数 | 263 | 317 | 351 | 388 | |
| 新規+再患※ | 311 | 370 | 425 | 523 |
2017-2021年
| 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | |
| 新規実患者数 | 140 | 160 | 246 | 240 | 268 |
| 新規+再患※ | 165 | 181 | 295 | 295 | 322 |
原発巣別患者数(JASTRO構造調査に準ずる分類)
| 原発巣 | 2022年 | 2023年 | 2024年 | 2025年 | 2026年 |
| 脳・脊髄腫瘍 | 7 | 7 | 7 | 8 | |
| 頭頸部腫瘍 | 10 | 23 | 27 | 25 | |
| 食道がん | 3 | 9 | 12 | 11 | |
| 肺・気管・縦隔腫瘍 (うち肺がん) |
73 (71) |
86 (86) |
98 (97) |
115 (115) |
|
| 乳がん | 80 | 90 | 75 | 70 | |
| 肝・胆・膵がん | 4 | 5 | 8 | 7 | |
| 胃・小腸・結腸・直腸がん | 13 | 13 | 17 | 29 | |
| 婦人科腫瘍 | 7 | 19 | 15 | 16 | |
| 泌尿器系腫瘍 (うち前立腺がん) |
44 (37) |
46 (40) |
60 (53) |
79 (65) |
|
| 造血器リンパ系腫瘍 | 18 | 17 | 23 | 19 | |
| 皮膚・骨・軟部腫瘍 | 0 | 0 | 2 | 4 | |
| その他(悪性腫瘍) | 1 | 0 | 0 | 5 | |
| 良性疾患 | 3 | 2 | 6 | 0 | |
| 合計 | 263 | 317 | 351 | 388 |
2017-2021年
| 原発巣 | 2017年 | 2018年 | 2019年 | 2020年 | 2021年 |
| 脳・脊髄腫瘍 | 5 | 3 | 4 | 6 | 3 |
| 頭頸部腫瘍 | 5 | 11 | 14 | 15 | 17 |
| 食道がん | 2 | 5 | 11 | 5 | 9 |
| 肺・気管・縦隔腫瘍 (うち肺がん) |
23 (23) |
44 (42) |
71 (69) |
70 (68) |
76 (75) |
| 乳がん | 47 | 54 | 78 | 70 | 61 |
| 肝・胆・膵がん | 0 | 2 | 3 | 5 | 3 |
| 胃・小腸・結腸・直腸がん | 5 | 6 | 11 | 10 | 12 |
| 婦人科腫瘍 | 7 | 3 | 11 | 12 | 12 |
| 泌尿器系腫瘍 (うち前立腺がん) |
41 (25) |
31 (15) |
42 (27) |
37 (30) |
57 (51) |
| 造血器リンパ系腫瘍 | 0 | 0 | 0 | 9 | 14 |
| 皮膚・骨・軟部腫瘍 | 2 | 0 | 0 | 0 | 0 |
| その他(悪性腫瘍) | 2 | 1 | 0 | 0 | 0 |
| 良性疾患 | 1 | 0 | 1 | 1 | 4 |
| 合計 | 140 | 160 | 246 | 240 | 268 |
特殊照射法別患者数
| 2022年 | 2023年 | 2024年 | 2025年 | 2026年 | |
| 定位照射(脳) | 14 | 10 | 18 | 18 | |
| 定位照射(体幹部) | 10 | 10 | 21 | 87 | |
| 強度変調放射線治療 | 88 | 120 | 155 | 175 |
2017-2021年
| 2017年 | 2018年 | 2019年 | 2020年 | 2021年 | |
| 定位照射(脳) | 0 | 0 | 0 | 6 | 5 |
| 定位照射(体幹部) | 0 | 0 | 0 | 11 | 8 |
| 強度変調放射線治療 | 0 | 0 | 44 | 82 | 103 |




