腎臓内科

お知らせ
- 2025.10.01
- 10/1(水)からのCBCラジオ「健康のつボ!」は“腎臓の病気について”
- 2025.07.01
- 7/1(火)、中日新聞・中部経済新聞に透析センターの記事が掲載されました
腎臓の病気の多くは自覚症状が出にくいという特徴があります。健康診断の際に異常が見つかって受診される患者さんが多く、その中には重い病が潜んでいることもあります。腎臓内科の役割は、腎臓の不調を早期に発見し、進行を防ぐことです。また、透析が必要となった場合は、患者さんのライフスタイルに合わせた透析をおこなうことです。腎臓・透析専門医として、皆様によりよい腎不全保存期・透析ライフを過ごせるような医療を提供できるよう努力していきます。
腎臓内科部長 美浦 利幸
ページ内目次
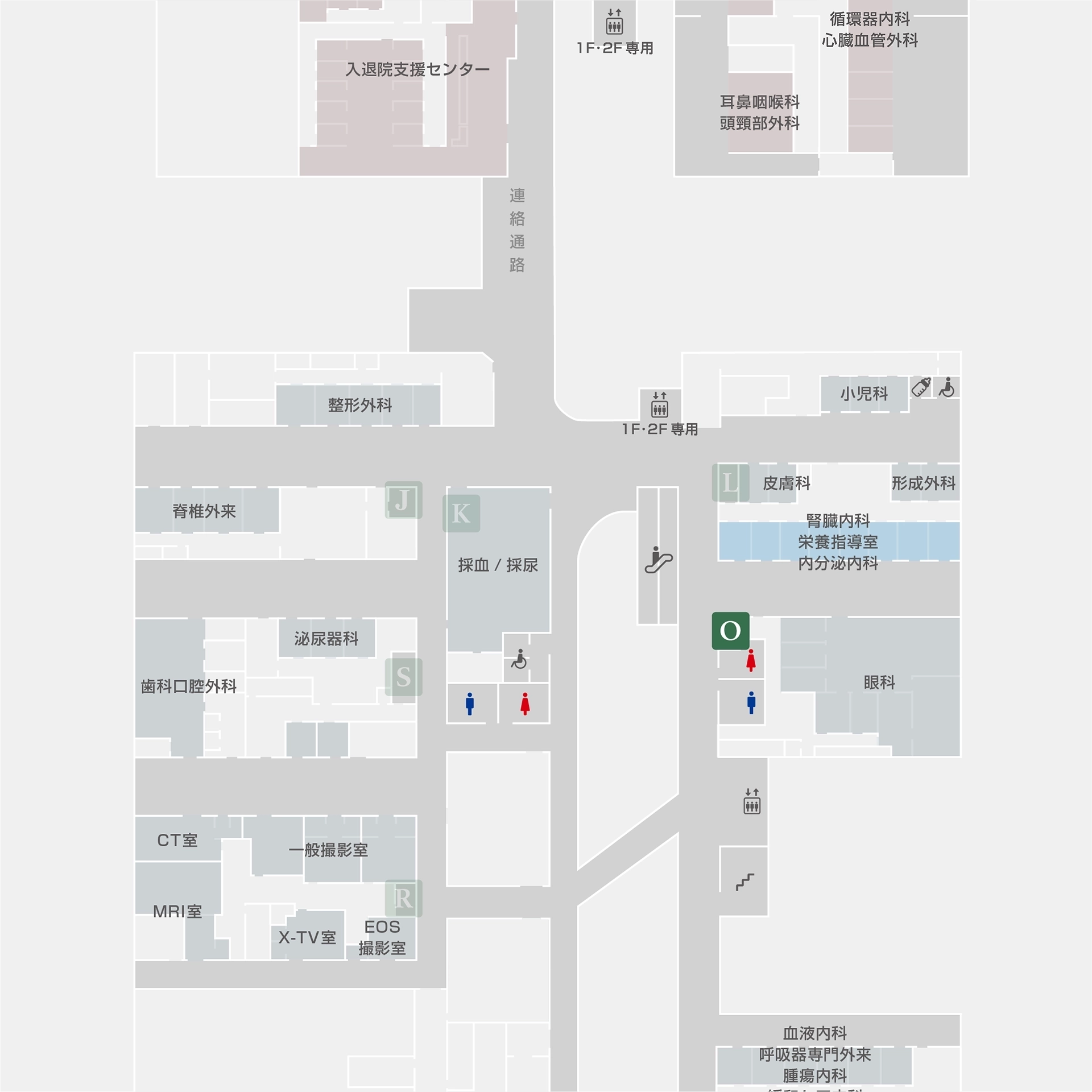
主な対象疾患と診療内容
慢性腎臓病は早期治療をおこなうことで、病気の進行を抑え、末期腎不全になるのを防ぐことも期待できます。また、慢性腎臓病に関連した「心筋梗塞」や「脳卒中」といった命にかかわる病気も発生しにくくなります。慢性腎臓病は早期発見・早期治療が非常に重要な病気です。治療としては、まず原因となる糖尿病や高血圧などに対して、適切な治療又は処置をしなければなりません。その上で、原因となる病気と腎臓の状態を総合的に鑑みて、様々な治療を組み合わせていきます。肥満やタバコといったリスクを持っている方には、生活習慣の改善も提案していきます。また、塩分制限、タンパク質制限といった食事療法もおこないます。原因疾患となる糖尿病や高血圧に加えて、脂質異常症や高尿酸血症なども「慢性腎臓病の悪化」や「心筋梗塞」や「脳卒中」のリスクとなります。そのため、これらの病気に対しての薬物治療も必要です。また、合併している疾患の種類によっては運動療法を取り入ることあります。
腎臓が障害されると高血圧が発症すると同時に、血圧が高いと腎障害が加速される悪循環が形成されます。降圧目標130/80mmHg未満を達成するのみならず論理的な降圧薬の選択も腎保護には欠かせません。診察室での血圧ではみつけることのできない夜間高血圧が寿命に及ぼす影響が大きいことが最近明らかとなり、この診断のために当院では24時間携行型血圧測定を積極的に取り入れています。
慢性腎臓病が進行して末期腎不全になってしまった場合は、腎機能を補うために腎代替療法が必要になります。腎代替療法には「腎移植」「血液透析」「腹膜透析」3つの種類があり、患者さんに合った治療法を選択していきます。
日本ではIgA腎症が最も高頻度に認められます。反復する肉眼的血尿や検尿異常で発見されることが多い病気です。当院では扁桃摘出とHotta式ステロイド・パルス療法を受けていただくことが可能です。

急性腎障害の治療は、まずはその重症度と合併症の度合いを判断し、緊急対応が必要かどうかを見極めます。急性腎障害による高カリウム血症、代謝性アシドーシス、高度の溢水などが確認できた場合、薬物療法などの治療を検討し、ケースによっては透析療法が必要となります。同時に、既往歴、身体所見および検査結果から原因を鑑別し、速やかに治療を始めていきます。例えば、脱水や低血圧が原因である「腎前性※A」の急性腎障害をおこしている場合、その原因に対する治療と同時に、血管を通って体内に液体を入れたり(輸液)、必要に応じて血圧を上げる薬剤(昇圧剤)を投与することもあります。また、血管炎により腎臓そのものに炎症をきたす「腎性※B」の急性腎障害になっている場合はステロイド薬などの免疫抑制療法や、血管炎の原因となる抗体を除去することを目的とした血漿交換療法などをおこなうことがあります。回復するまでは、腎機能の妨げになるような薬剤を避けて、適切な輸液・栄養管理を実施し、腎臓に悪い影響を与えないように管理することが必要となります。また、尿路閉塞に伴う「腎後性※C」の急性腎障害の場合、泌尿器科と連携しながら加療していくこととなります。
A) 腎前性に対する治療
B) 腎性に対する治療
C) 腎後性に対する治療

病型によって治療が異なりますが、最も重要なことは尿たんぱくを減らすことです。尿たんぱくが多い状態がキープされると、腎臓の働きが低下したり、免疫力も下がり感染症にかかりやすくなります。治療の中心となるのは、副腎皮質ステロイドや免疫抑制薬を使用した治療です。食事の塩分制限も重要です。むくみがひどい場合は水分も制限し、尿を増やす薬(利尿剤)を使用します。また腎臓の保護のために、血圧を下げる薬を使用したり、コレステロールが高くなることも多いので、コレステロールを低下させる薬を処方します。
できるだけ早期発見し、ステロイド薬やシクロフォスファミド(免疫抑制薬)などの治療をおこないます。免疫の異常により、腎臓の血管が強い炎症を起こしているため、その免疫反応をいち早く抑えることが重要です。重症レベルや症状に応じて、免疫抑制剤を併用します。進行した腎不全の状態であれば、透析治療が必要となります。また、重症例には血液成分を交換する「血漿交換」という治療を実施することもあります。
ループス腎炎とは糸球体腎炎のことであり、この病気になった多くの方が、全身性エリテマトーデスと呼ばれる病気を発病した時におこることが分かっています。そのため、ループス腎炎を治療する時は、全身性エリテマトーデスの治療に使用されるステロイド療法を行うことになります。

腎臓に嚢胞ができる病気は複数ありますが、常染色体優性多発性嚢胞腎という病気は両側の腎臓に多数の嚢胞ができる遺伝子の腎疾患で、日本に約3万人の患者さんがいるといわれています。嚢胞が大きくなった結果、腎臓も大きくなり腎機能が低下していき、70歳になるまでに約半分の方が透析に至るといわれています。また、腎臓に嚢胞ができるだけでなく、高血圧、脳動脈瘤、肝嚢胞などの合併症もみられます。
メディア・活動実績
WEB「マイナビニュース」
WEB「マイナビニュース」
テレビ「PUSH!」(中京テレビ)
テレビ「ドデスカ!」(メ〜テレ)
新聞「中部経済新聞(尾張・知多版)」
新聞「中日新聞 朝刊(尾張版)」