不安に思ったらかかるところ! 救急外来 受診前に知っておくべき3つのこと

安藤 裕貴(あんどうひろたか)
総合救急部 救急科部長
- 主な資格|日本救急医学会 救急科専門医、日本内科学会 認定内科医、日本プライマリ・ケア連合学会 認定指導医、日本DMAT隊員・統括DMAT隊員、Executive MBA
- 得意分野|ER・総合診療・総合内科全般
「救急」と聞くと“重症の患者さんが運ばれるところ”…とイメージされる方が多いのではないでしょうか。本当にそういう患者さんだけしか診てくれないの? 救急車でしか行けないの? どんな時だと救急車を呼んでもいいの?…など、救急外来を適切に利用していただくための色々な疑問について、一宮西病院 総合救急部部長の安藤裕貴医師が解説します!
1. 救急外来について
そもそも「救急外来」とは何でしょうか?

一口に救急外来といっても、例えば「高齢者が多いと転倒して来られる方が多い」「川が近いと溺れて運ばれる患者さんが多い」などの地域性があるので、病院(地域)によって救急の体制は全く異なります。救急外来とは、地域のニーズに応じて柔軟にスタイルを変えるもの、つまり地域の人が望むような形になっているものだと思います。また救急外来の一般的な役割は、「地域社会のセーフティーネット」ともいわれています。いざという時に24時間365日診てもらえる場所がある、というだけで生活の不安は減りますよね。それは地域住民にとってとても幸せなことだと思います。“幸せをサポートする場所”というのも、救急外来の本来の役割かもしれませんね。
先生は当院に赴任された時にこの地域を自転車で回ったそうですね?
実際に地域を見て分かることはたくさんあります。病院までの距離はもちろん、地域に住む方のイメージもできます。例えば人が密集している地域には若年層が多い、なので比較的地域との繋がりが希薄であるかもしれない…とか、古い町並みは地域の繋がりが強く、周りからのサポートを得られやすい…などです。診療後に帰宅可能と判断された時に、患者さんの生活の背景に合わせた対応をする、これも大事にしている部分です。
救急外来はどんな人が利用してよいのでしょうか?
全ての人です。性別問わず0歳0日から100歳以上の方まで。“心肺停止から、心配を呈した人まで”と言った先生もいます。まさしくそうだと思います。なんらかの不安を病院に行って取り除きたい、という想いがあるはずなので、そこに応えるのは救急医として当然だと思います。そんな人に「これは軽傷だし救急外来に来るべきじゃないよ」ではなく、患者さんの一番の訴え=不安に耳を傾け、解決まで導きたいと思っています。ですので救急外来は、病気や怪我の軽い・重いではなく、不安を抱えた全ての人が対象です。勿論、患者さんの症状によって緊急性の高い・低いはあります。それに応じた適切な処置や対応が前提です。
2. 救急外来のかかり方
救急外来にはどのようにかかればよいのでしょうか?
救急外来の上手な受診にはいくつかポイントがあります。まずは、その患者さんの状況を見ていた人が一緒に来るということです。一般外来(継続外来)と違い初見の方がほとんどですから、病院が持っている情報が少ないのが救急外来の特徴です。情報があるほど診断の精度が高まるため無駄がなくなり、素早く適切な対応や検査ができます。患者さんの母子手帳やお薬手帳もあれば良いですね。
次は「昼間」に受診することです。一般的に夜間はどこの病院でも人手や資源の問題があり、できる検査に限りがある場合もあります。処方できる薬も院内処方と院外処方で違いがありますので、昼間に処方できるお薬が夜間は処方できなくなってしまう場合もあります。救急外来の受診は、体制の厚い昼間の方が良い…ということになります。ただ当院の救急外来の場合は、夜間の人手が豊富で、資源も潤沢にあり、検査の制限も少なくて済む体制を敷いています。どこの救急外来でも同じではない、ということを知っておくこと、これが最後のポイントです。
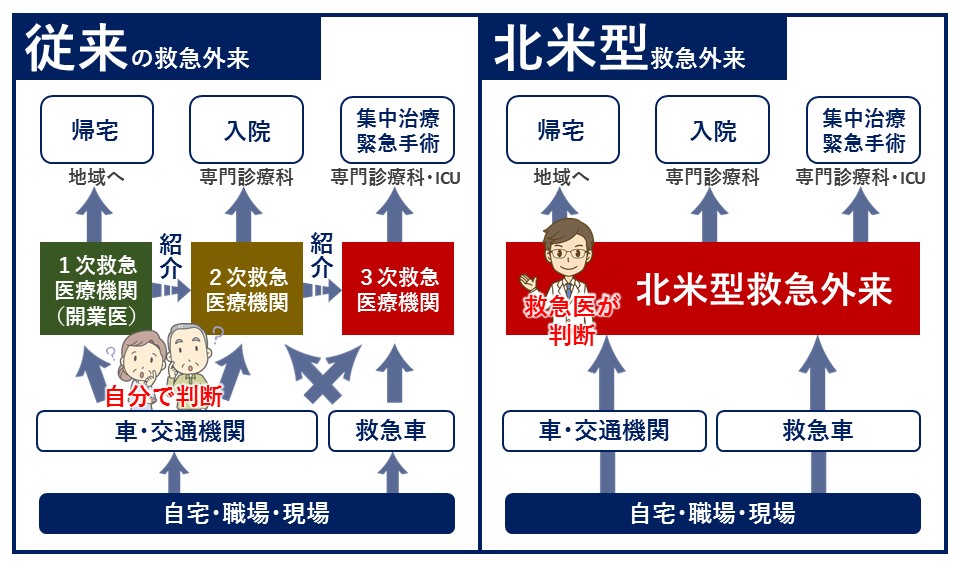
当院は救急医も複数在籍し、研修医を指導しながら診療しています。また当院はいわゆる重症を主に対象とする「従来型救急」ではなく、軽症から重症まで全てを対象とする「北米型救急」のスタイルをとっています。救急外来を選択できるのであれば、病院ごとの救急体制を把握しておくことはとても重要です。
次は「昼間」に受診することです。一般的に夜間はどこの病院でも人手や資源の問題があり、できる検査に限りがある場合もあります。処方できる薬も院内処方と院外処方で違いがありますので、昼間に処方できるお薬が夜間は処方できなくなってしまう場合もあります。救急外来の受診は、体制の厚い昼間の方が良い…ということになります。ただ当院の救急外来の場合は、夜間の人手が豊富で、資源も潤沢にあり、検査の制限も少なくて済む体制を敷いています。どこの救急外来でも同じではない、ということを知っておくこと、これが最後のポイントです。
当院は救急医も複数在籍し、研修医を指導しながら診療しています。また当院はいわゆる重症を主に対象とする「従来型救急」ではなく、軽症から重症まで全てを対象とする「北米型救急」のスタイルをとっています。救急外来を選択できるのであれば、病院ごとの救急体制を把握しておくことはとても重要です。
救急外来にかかるタイミング、どの段階でかかってよいのかがわからないのですが?
制限はありません。「不安に思ったらかかるところ」が救急外来です。「我慢できそうだけど、行くかどうか迷う症状」であっても、早めの対応が必要なことがありますので、救急外来で危険かどうかを判断することに大きな意味があると思います。不安なまま一晩過ごそうとすると、眠れず体調が悪化することもありますからね。
不安になったらかかって良い、ということですね?
勿論です。不安になる原因があるはずですし、その原因とは何かしらの症状が出ているということですから、その症状をうまく医師に引き出してもらうというところに価値があると思います。場合によっては緊急対応になることもあるし、そうでなくても「翌日にこの科の外来にかかりましょう」とアドバイスをうけることもあります。それだけでもとても安心できますよね。
3. 救急車を呼ぶ・呼ばないの判断
救急外来にかかる手段で「救急車」を呼んで良いのかすごく迷います。どう判断したらよいですか?

一つの判断基準は、「動けるか動けないか」です。「意識・A・B・C」という基準があります。これに異常がある人は救急車を呼んでください。「意識」は呼びかけに応答がない人。「A」は「Airway」。空気の通り道という意味で、つまり息苦しそうにしている人。「B」は「Breathing」。呼吸の状態がおかしい人、すごく息が早くなっているとか、唇が真っ青になって顔面が真っ白になっている状態の人。「C」は「Circulation」。循環です。血圧が下がって顔が真っ青になったり、動悸がする状態の人。胸には心臓がありますから、「胸が苦しい」もここに入ります。こういう場合には、迷わず救急車を呼んでください。その他「痙攣」や「今までなかったような突然の痛み」が出た場合です。
最後にメッセージ
患者さんのどんな不安にでも応えるのが救急外来です。救急外来は地域のためのものであり、医療者のためのものではありません。あくまで地域の皆さんのニーズに応える場所、それが救急外来であると考えています。