肥満症治療センター
当院は日本肥満学会が認定する肥満症専門病院として稼働しており、2015年からは内科的な専門外来を立ち上げ診療をおこなっています。外科的治療である減量手術も軌道にのり、内科と外科がタッグを組んだ肥満症治療センターとしてより多くの症例を受け入れられる体制が整いました。
受診にあたっての注意事項
- 対象患者さまは、BMI 27kg/㎡以上の方です。
- 薬物療法は保険診療内でおこないます。
※現在、かかりつけ医で治療されているご病気については、原則として今後も引き続きかかりつけ医での治療をお願いしております。
※BMI(ボディマス・インデックス)とは、身長と体重から計算する肥満度を示す指数です。(BMI=体重(kg)÷身長(m)2)
一宮西病院 肥満症治療センターの特長
午前と午後に外来枠を設け、患者さまが通院しやすい環境を整えています。また、減量のみならず、肥満症に関連する健康障害についても他の診療科やかかりつけ医とも連携をおこない、きめ細かなケアを提供いたします。
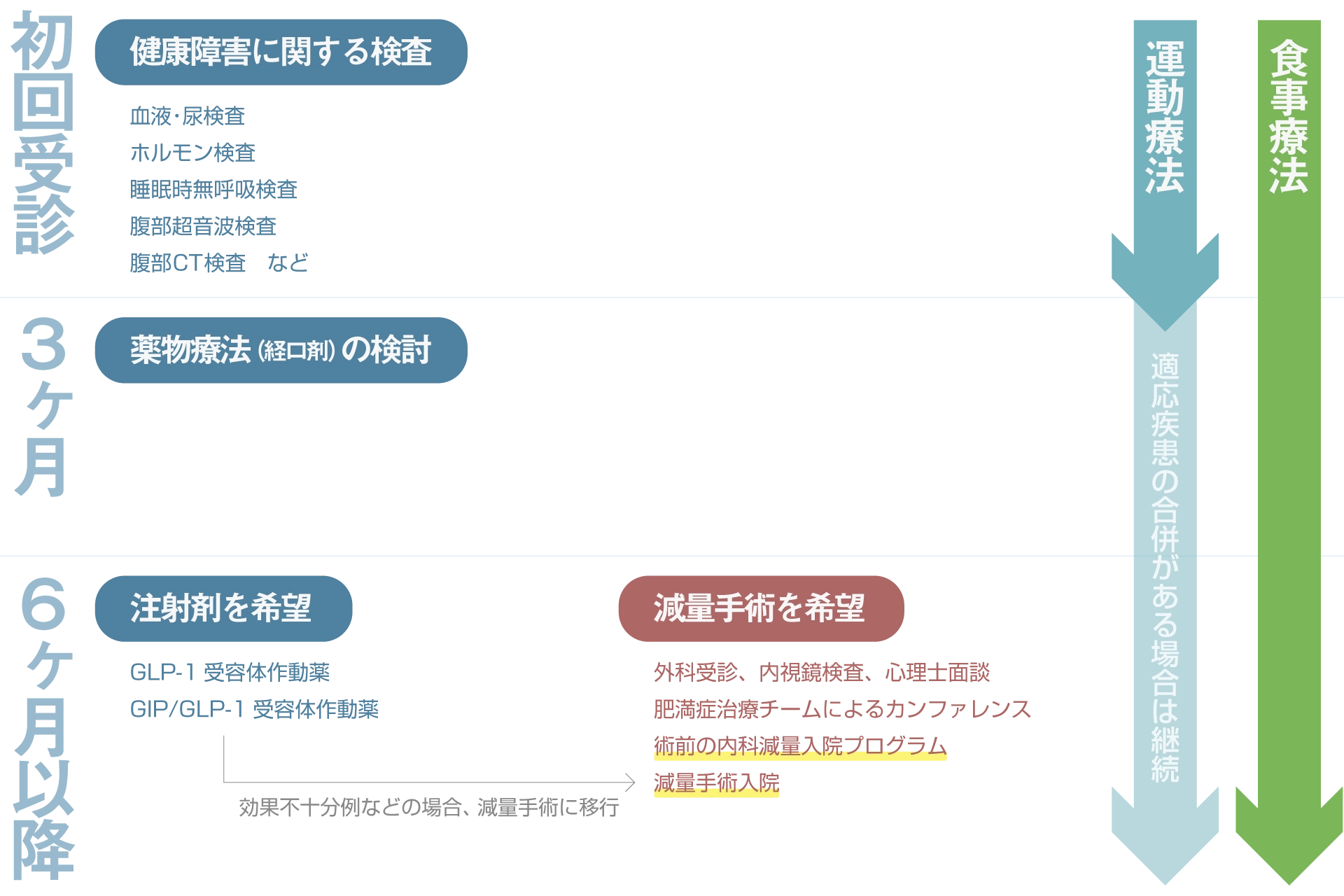
基本である食事・運動療法は患者さまが実践できる内容を専任の管理栄養士、理学療法士が一緒に考えながらおこなっていきます。内科的アプローチとして、肥満症治療剤であるGLP-1受容体作動薬やGIP/GLP-1受容体作動薬を中心とした薬物療法を実施します。また、短期間での減量が必要な方や希望される方には、2週間の内科減量入院プログラムを実施しています。
外科的アプローチとしては、減量手術である腹腔鏡下スリーブ状胃切除術を実施しています。手術前後には多職種(内科医、外科医、看護師、心理士、管理栄養士、理学療法士)からなる肥満症治療チームでカンファレンスをおこない、安全な医療提供に努めています。お気軽にご相談ください。
基本である食事・運動療法は患者さまが実践できる内容を専任の管理栄養士、理学療法士が一緒に考えながらおこなっていきます。内科的アプローチとして、肥満症治療剤であるGLP-1受容体作動薬やGIP/GLP-1受容体作動薬を中心とした薬物療法を実施します。また、短期間での減量が必要な方や希望される方には、2週間の内科減量入院プログラムを実施しています。
外科的アプローチとしては、減量手術である腹腔鏡下スリーブ状胃切除術を実施しています。手術前後には多職種(内科医、外科医、看護師、心理士、管理栄養士、理学療法士)からなる肥満症治療チームでカンファレンスをおこない、安全な医療提供に努めています。お気軽にご相談ください。
肥満症について
肥満症とは、単に体重が多いというだけでなく、それによって健康に悪い影響が出ている状態を指します。
肥満症と関連する疾患
肥満に起因する健康障害
- 耐糖能障害2型糖尿病・耐糖能異常など
- 脂質異常症
- 高血圧
- 高尿酸血症・痛風
- 冠動脈疾患心筋梗塞・狭心症
- 脳梗塞脳血栓症・一過性脳虚血発作(TIA)
- 非アルコール性脂肪性肝疾患(MASLD)
- 月経異常・不妊
- 閉塞性睡眠時無呼吸症候群(OSAS)・肥満低換気症候群
- 運動器疾患変形性関節症(ひざ・股関節)・変形性脊椎症、手指の変形性関節症
- 肥満関連腎臓病
肥満に関連する健康障害
- 悪性疾患大腸がん、食道がん(腺がん)、子宮体がん、膵臓がん、腎臓がん、乳がん、肝臓がん
- 良性疾患胆石症、静脈血栓症・肺塞栓症、気管支喘息、皮膚疾患、男性不妊、胃食道逆流症、精神疾患
なぜ治療が必要なの?
ダイエットだけでは限界がある
自己流のダイエットは、一時的に体重が減ってもリバウンドしやすく、かえって健康を損なうこともあります。また、症例によっては健康な状態を取り戻すのに大幅な減量が必要であり、食事運動療法のみでは困難であることが知られています。肥満症は病気であり、医学的に正しい方法で治療することが重要です。
肥満症は治療できる時代に
ここ最近の医学の進歩により、薬物療法と減量手術方法に大幅な進歩が見られ、肥満症は“治療できる病気”になってきました。私たちは患者さま一人ひとりに合った肥満症治療を通じて、“健康を取り戻す”お手伝いをします。
内科的治療
薬物療法
当院は、肥満症治療剤であるGLP-1受容体作動薬やGIP/GLP-1受容体作動薬が保険診療で使用可能な施設です。
GLP-1受容体作動薬(ウゴービ®), GIP/GLP-1受容体作動薬(ゼップバウンド®)
GLP-1やGIPは小腸から分泌されるホルモンです。それらを薬理量で投与することで、主に脳の食欲中枢に働きかけ、食欲抑制を介して体重減少効果を発揮します。食事療法などと併用することで、平均10~20%程度の減量効果が期待されます。
ウゴービ®, ゼップバウンド®の適応=肥満症
高血圧、脂質異常症または2型糖尿病のいずれかを有し、6ヶ月以上食事療法・運動療法をおこなっても十分な効果が得られず、以下のいずれかに該当する場合に限る。
- BMIが27kg/㎡以上であり、2つ以上の肥満に関連する健康障害を有する
- BMIが35kg/㎡以上
外科的治療
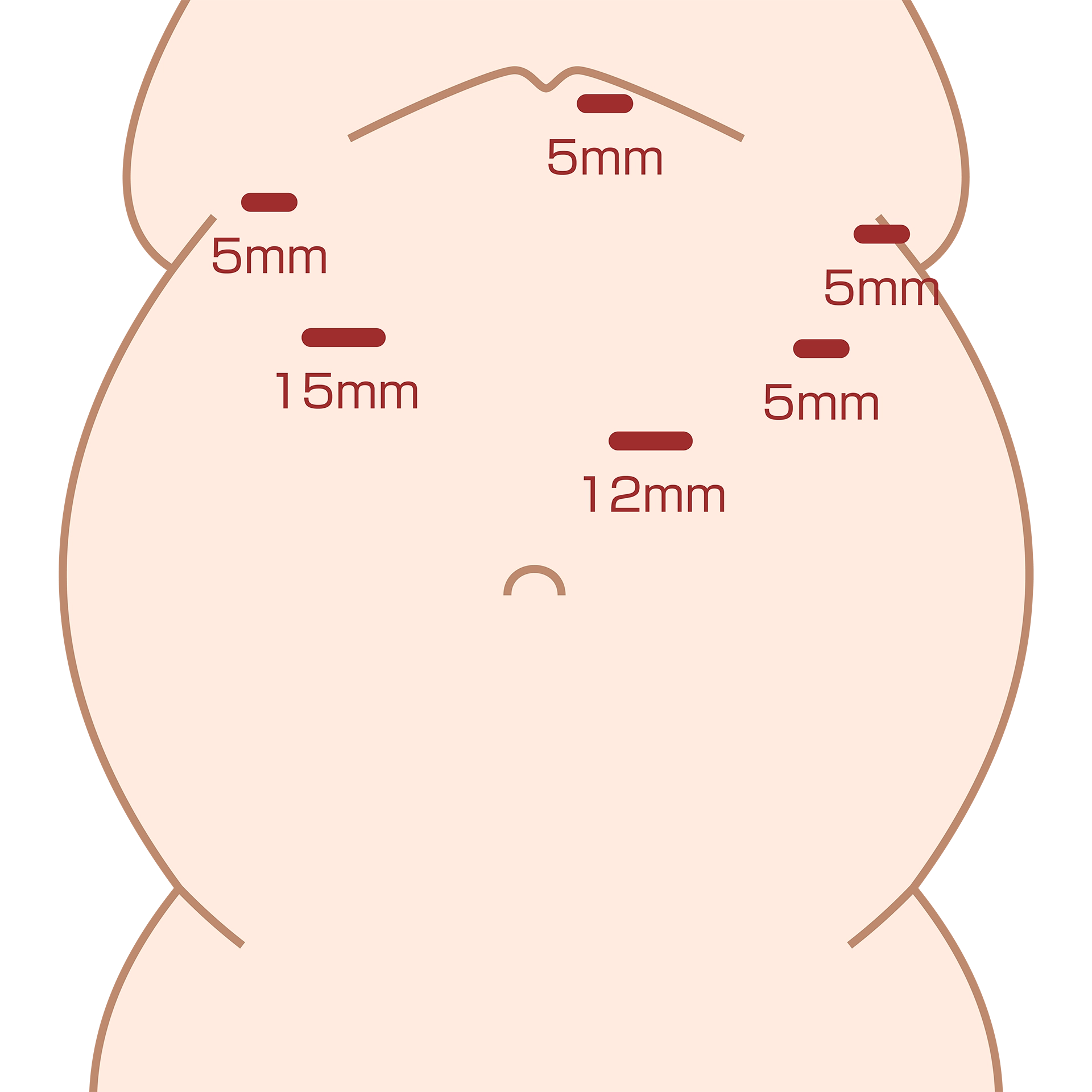
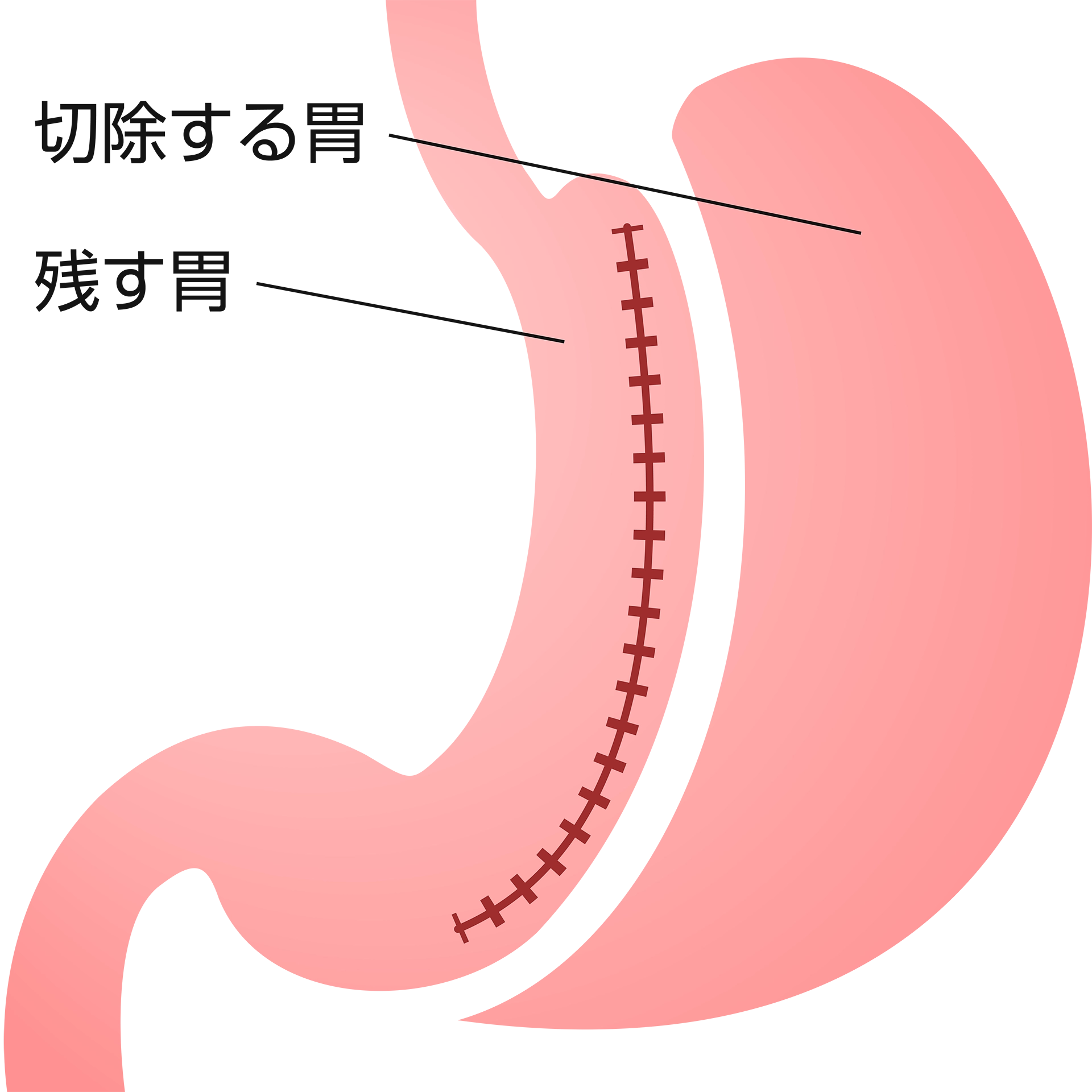
腹腔鏡下スリーブ状胃切除術
内科医・外科医をはじめとした多職種からなる肥満治療チームを結成し、術前評価から術後のフォローまでチーム医療で対応しています。
主な対象者
下記のいずれかに該当する方
- BMIが35以上の方で、糖尿病、脂質異常症、高血圧、睡眠時無呼吸症候群または非アルコール性脂肪性肝疾患(非アルコール性脂肪肝炎を含む)のうち1つ以上を合併している場合
- BMIが32~34.9の方で、ヘモグロビンA1c(HbA1c)が8.0%(NGSP値)以上の糖尿病、高血圧症、脂質異常症、閉塞性睡眠時無呼吸症候群、非アルコール性脂肪性肝疾患(非アルコール性脂肪肝炎を含む)のうち2つ以上を合併している場合
効果
日本人を対象としたJ-SMART(Japanese Survey of Morbid and Treatment-Resistant Obesity)研究からは、以下の効果が確認されています。
- 平均体重減少率 約30%
※術前平均体重110.9kg→術後1年目平均体重82.2kg - 糖尿病平均寛解率(薬が不要になる割合) 75.6%
- 高血圧・脂質異常症の平均寛解率(薬が不要になる割合) 40〜60%
入院・費用
手術の入院期間 約7〜10日間
費用については術後の薬剤費用が減るため、平均約5年で手術費を償還できるといわれています。
費用については術後の薬剤費用が減るため、平均約5年で手術費を償還できるといわれています。
食事療法
どの段階においても必要となる治療であるため、押しつけではなく、患者さまの受け入れ状況に応じた継続できる食事療法を提案しています。
当院の管理栄養士が患者さまから食に対する想いや習慣を個別に聞き取り、分析後に最適な減量方法を患者さまとともに決定します。目標達成できるよう、最後までサポートさせていただきますので、ひとりで悩まず、まずは管理栄養士にご相談ください。
当院の管理栄養士が患者さまから食に対する想いや習慣を個別に聞き取り、分析後に最適な減量方法を患者さまとともに決定します。目標達成できるよう、最後までサポートさせていただきますので、ひとりで悩まず、まずは管理栄養士にご相談ください。
食事療法の目安
| BMI区分 | 減量目標 | 食事療法 | エネルギー量設定 | フォーミュラ食 | 管理方法 |
| 25≦BMI<35 | 現体重の3%以上 | エネルギー制限食 | 目標体重(kg)×25(kcal/kg)/日 | ─ | 外来 |
| 35≦BMI | 現体重の5%※ | 低エネルギー食 (LCD) |
目標体重(kg)×20~25(kcal/kg)/日以下 | 1食/日の利用を検討する | 外来 |
| 35≦BMI または早急に減量が必要 |
現体重の5〜10%※ | 超低エネルギー食 (VLCD) |
600kcal/日以下 | 2食/日以上の利用が望ましい | 入院管理 |
※合併する健康障害に応じて減量目標を設定
フォーミュラ食

ユーエスキュアのオベキュアを使用
減量時の食事は、糖質と脂肪の摂取をできるだけ減らし、一方で骨格や筋肉、各種代謝を維持するために必要十分なたんぱく質、ビタミン、ミネラルを摂取する必要があります。フォーミュラ食とは、上記の条件を満たした規定食です。
低カロリーダイエット
低エネルギー食 (LCD)
BMI 25以上~35kg/㎡未満の肥満症では1日の摂取エネルギー量として25kcal×目標体重(kg)以下、BMI 35kg/㎡以上の高度肥満症では20~25kcal×目標体重(kg)以下の低エネルギー食
超低エネルギー食 (VLCD)
600kcal以下の超低エネルギー食
レコーディングダイエット
体重や摂取する食物を記録していくことにより、自分の食習慣の傾向や食べ過ぎているもの・不足しているものに気づくようになり、それを改善していくことで痩せていくというダイエット法です。
Bowl法

ボウル1杯の野菜、海藻などの低エネルギーかつ食物繊維を豊富に含んだ噛みごたえのある食品を10分間じっくり噛み、引き続き食事をしっかりよく噛んで食べる方法です。
マインドフルイーティング=食べる瞑想

食べる行為そのものに意識を集中し、味や香り、食感だけでなく、自分の感情や身体の感覚を丁寧に感じ取るアプローチです。
術後食
胃の手術後は、胃の容量が小さくなることや消化機能が一時的に低下することから、食べ方や食事の内容に工夫が必要です。無理のないペースで少しずつ体を慣らしていきましょう。
食べ方の工夫
胃の容量が縮小するため、流動食から徐々に固形物へ移行します。少量ずつゆっくりよく噛む習慣を身につけましょう。
術後の食事スケジュールについて
- 【ステージI (流動食)】術後食からスタート
- 【ステージII (流動食+半固形食)】手術後15日目からスタート
- 【ステージIII (通常食)】手術1ヶ月後からスタート
術後の食事療法
- 水分摂取量は1日2,000ccを目標にする(体重増加につながる可能性のあるソーダやフルーツジュースなどの甘い飲み物は避けてください)
- たんぱく質をしっかり摂取する
- ビタミン、ミネラルなどのサプリメントを摂取する
- 食事時間は少量を30〜40分かけてゆっくりよく噛んで食べ、胃に無理な伸縮を与えない
- 砂糖や脂肪の多い食べ物を避ける
運動療法

専任の理学療法士が患者さまごとに立案した運動療法を実施します。リハビリテーション継続可能な対象疾患をお持ちの患者さまは、医師の診察ごとにリハビリテーション室で運動療法の実践が可能です。
運動療法の例
-
初回
生活リズムや疼痛の有無、運動能力の把握などをおこないます。その結果をもとに、日常生活にどんな運動ができるか、運動器の異常がないかなどを確認しながら運動処方を立てます。
1 -
2〜3回目
前回提案した運動処方をもとに一緒に運動をおこない、次回外来までのプログラムを作成。適宜、運動内容の追加や修正、日常生活に取り込みやすい活動量増加のコツなどを検討していきます。
2 -
4回目以降
リハビリテーション継続可能な対象疾患(心疾患、膝関節症、腰部脊柱管狭窄症など)が該当する方限定です。対象疾患に該当する方は、20分~1時間程度リハビリテーション室で運動をおこないます。また、対象疾患に該当しない方でも、運動内容に不安や気になる点がございましたら、外来時に医師や看護師にご相談ください。
3
運動療法に関するよくある質問
Q. (リハビリテーション継続可能な疾患をお持ちの方について) 費用はいくらかかりますか?
保険診療でおこないます。自己負担割合や対象疾患、介入時間によって異なりますが、およそ1回1,500円程度です。
Q. 必ずリハビリテーション室で運動をしなければなりませんか?
お時間の都合上、医師の診察時間しか確保できない方や、すでに定期的に運動をおこなっている方、医療費を不安に思う方など、個別の事情によってリハビリテーション室でおこなうことができない方もいらっしゃいます。その場合は運動提案のみをおこない、運動はご自身でおこなっていただく場合もございます。
Q. 希望すれば必ず運動をリハビリテーション室でおこなえますか?
介護保険でデイケアに通っている、同一疾患で他院にてリハビリテーションをおこなっている場合などは当院でリハビリテーションを定期的におこなうことはできません。ただし、1〜3回目で個別の運動処方はおこないます。