炎症性腸疾患(IBD)センター
炎症性腸疾患(IBD: Inflammatory Bowel Disease)は、寛解と再燃を繰り返す腸管の炎症性疾患であり、継続的な加療が必要とされています。主に潰瘍性大腸炎とクローン病に分けられますが、近年、本邦においてその患者数は右肩上がりに増加しています。
こうした状況を受け、当センターは、検査・治療における各診療科・部門との連携の中心として、また地域の医療機関との円滑な連携をおこなうことを目的として、2026年に開設されました。
こうした状況を受け、当センターは、検査・治療における各診療科・部門との連携の中心として、また地域の医療機関との円滑な連携をおこなうことを目的として、2026年に開設されました。
一宮西病院 炎症性腸疾患センターの特長
複数診療科・部門との連携

近年、多数の新薬が開発され上市されたことで内科的治療が奏功する例が増え、目指すべき治療目標も高くなってきています。その一方で、治療が複雑化することにより、これまで以上に高度な専門知識と豊富な臨床経験が必要となりました。
薬物療法により手術が必要となる方の割合は減ってきていますが、依然として手術でしか対処できない症例も認められます。また、内科・外科だけでなく、腸管外病変や薬剤の副作用に対しては皮膚科などの各診療科、さらには薬剤科や栄養管理室などの多くの部門との連携が必要となります。
当センターでは、消化器内科・消化器外科が中心となり、これらの各診療科・部門と連携して、患者さま一人ひとりに必要な医療を提供しています。
薬物療法により手術が必要となる方の割合は減ってきていますが、依然として手術でしか対処できない症例も認められます。また、内科・外科だけでなく、腸管外病変や薬剤の副作用に対しては皮膚科などの各診療科、さらには薬剤科や栄養管理室などの多くの部門との連携が必要となります。
当センターでは、消化器内科・消化器外科が中心となり、これらの各診療科・部門と連携して、患者さま一人ひとりに必要な医療を提供しています。
専門性の高い診療

カプセル内視鏡
炎症性腸疾患は継続的な加療を要する可能性が非常に高いため、その診断と病態の把握が極めて重要です。当院では、患者さまの負担を抑えつつ、質の高い診療を提供するための体制を整えています。
高度な小腸検査への対応
一般的な上下部内視鏡検査に加え、クローン病の精査に欠かせない小腸の検査も可能です。小腸の検査は実施できる施設が限られていますが、当院ではダブルバルーン内視鏡やカプセル内視鏡、小腸造影などで小腸病変の評価をおこない、適切な治療を選択しています。
Treat to Targetに基づいた負担の少ない検査
近年、Treat to Target(治療目標を設定し、その目標を達成できない場合には治療を強化していく)という概念が提唱され、定期的なモニタリングが推奨されています。内視鏡検査は精度が高い反面、頻回におこなうと身体への負担が大きくなります。そこで当院では、内視鏡検査の代わりに簡便に病状を把握できるバイオマーカー(治療効果の指標)を活用しています。
スピーディーな診療につながる院内検査体制
現在、一般的に測定されるバイオマーカー(CRP、便潜血検査、便中カルプロテクチン、PGE-MUM、LRGなど)は、当院ですべて検査可能です。特に、多くの医療機関では外注検査となることが多い便潜血検査(定量)や便中カルプロテクチンについては、院内で検査できる体制を整えています。受診当日に結果が判明するため、より病状に即したスピーディーにな診療が可能です。
潰瘍性大腸炎について
潰瘍性大腸炎とは
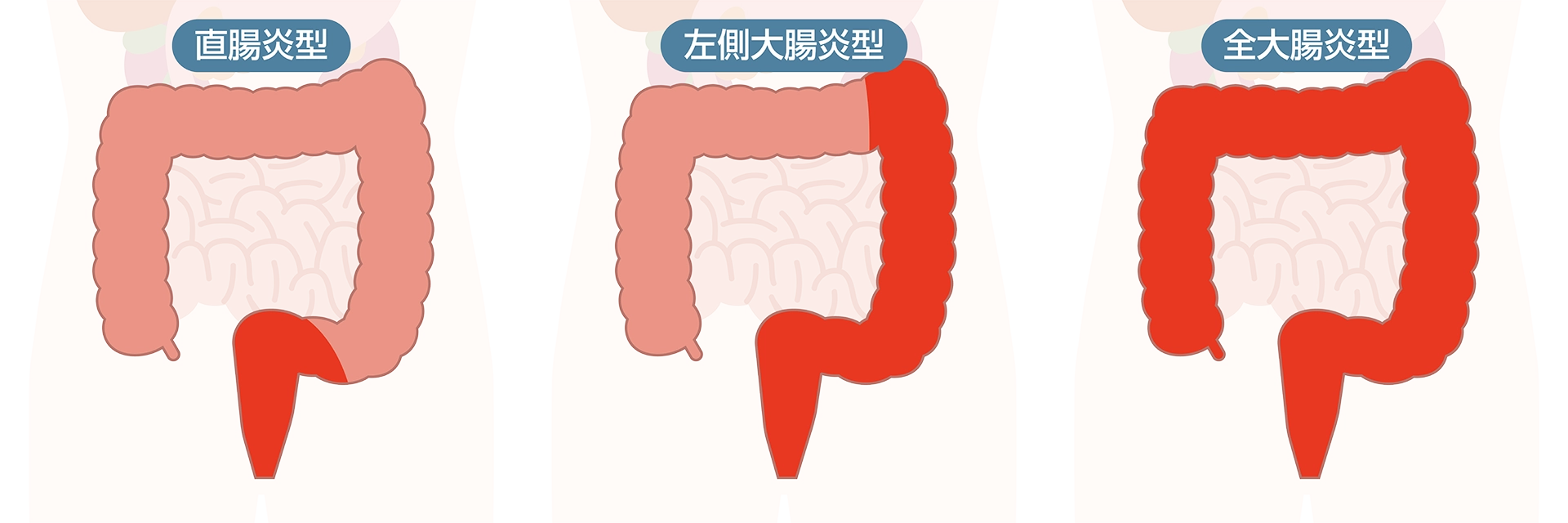
潰瘍性大腸炎は大腸の粘膜(最も内側の層)にびらんや潰瘍ができる大腸の炎症性疾患です。特徴的な症状としては、血便を伴うまたは伴わない下痢と腹痛です。病変は直腸から連続的に口側に広がる性質があり、最大で直腸から結腸全体に広がります。この病気は病変の広がりや経過などにより、以下のように分類されます。
病変の広がりによる分類
病期の分類
重症度による分類
臨床経過による分類
潰瘍性大腸炎の内科治療
患者さまの症状の強さや病変の範囲に応じて、最適な治療法を決定いたします。
薬物治療は5-ASA製剤による治療を基本とし、効果が不十分な場合にはステロイド剤を検討します。ステロイド治療においては、症状の軽快後、可能な限り速やかに投与を終了するようにし、ステロイド依存に陥らないよう細心の注意を払っています。
ステロイドでのコントロールが困難(抵抗性や依存性)な患者さまには、免疫調節薬(アザニン、6-MPなど)の併用を選択します。これらの薬剤は副作用に注意が必要ですが、当院では事前にNUDT15遺伝子多型を検査することで適切な投与量を算出し、有害事象の抑制に努めています。
従来の治療で効果が得られない難治性の患者さまには、生物学的製剤や低分子化合物などの投与を検討します。特に、重症患者に使用されるタクロリムス(低分子化合物の一種)については、血中濃度を院内で測定できる体制を整えており、よりきめ細やかで安全な治療が可能です。従来の治療では効果を認めなくなった難治性潰瘍性大腸炎に対し、2018年以降に次々と承認された新規の生物学的製剤や低分子化合物を取り入れ、寛解の維持をめざします。
当センターでは、薬剤の効果や安全性、利便性、妊娠・出産の希望、仕事や学校との両立なども含めて、患者さまと相談しながら治療法を選んでいきます。
薬物治療は5-ASA製剤による治療を基本とし、効果が不十分な場合にはステロイド剤を検討します。ステロイド治療においては、症状の軽快後、可能な限り速やかに投与を終了するようにし、ステロイド依存に陥らないよう細心の注意を払っています。
ステロイドでのコントロールが困難(抵抗性や依存性)な患者さまには、免疫調節薬(アザニン、6-MPなど)の併用を選択します。これらの薬剤は副作用に注意が必要ですが、当院では事前にNUDT15遺伝子多型を検査することで適切な投与量を算出し、有害事象の抑制に努めています。
従来の治療で効果が得られない難治性の患者さまには、生物学的製剤や低分子化合物などの投与を検討します。特に、重症患者に使用されるタクロリムス(低分子化合物の一種)については、血中濃度を院内で測定できる体制を整えており、よりきめ細やかで安全な治療が可能です。従来の治療では効果を認めなくなった難治性潰瘍性大腸炎に対し、2018年以降に次々と承認された新規の生物学的製剤や低分子化合物を取り入れ、寛解の維持をめざします。
当センターでは、薬剤の効果や安全性、利便性、妊娠・出産の希望、仕事や学校との両立なども含めて、患者さまと相談しながら治療法を選んでいきます。
潰瘍性大腸炎の治療に使用される薬剤
- 5-アミノサリチル酸(5-ASA)製剤
活動期の症状改善と寛解を維持するために使われます。
剤形: 経口剤、注腸剤(ペンタサ注腸)、坐剤(ペンタサ坐剤、サラゾピリン坐剤) - 副腎皮質ホルモン剤(ステロイド)
活動期の症状を改善するために使われます。長期間続ける薬ではありません。
剤形: 経口剤、注射剤、注腸剤、坐剤、注腸フォーム剤(レクタブル) - 免疫調節薬
活動期の症状改善と寛解を維持するために使われます。
剤形: 経口剤 / 薬剤: アザニン、ロイケリン(保険適用外) - 免疫抑制薬
活動期の症状を改善するために使用します。
剤形: 内服薬 / 薬剤: タクロリムス - 生物学的製剤
活動期の症状改善と寛解を維持するために使われます。
- 抗TNFα抗体製剤: 潰瘍性大腸炎の炎症を引き起こすTNFαという物質の働きを抑える薬です。
注射剤: インフリキシマブ(点滴)、アダリムマブ(皮下注射)、シンポニー(皮下注射) - 抗IL12/23p40抗体製剤、抗IL-23p19抗体製剤: 潰瘍性大腸炎の炎症に関与するIL12とIL23あるいはIL23というサイトカインを抑える薬です。
注射剤: ステラーラ(点滴、皮下注射)、オンボー(点滴、皮下注射)、スキリージ(点滴、皮下注射)、トレムフィア(点滴、皮下注射) - 抗α4β7インテグリン抗体製剤: 腸に炎症を起こすリンパ球が腸の中に入り込みにくくする薬です。
注射剤: エンタイビオ(点滴、皮下注射)
- 抗TNFα抗体製剤: 潰瘍性大腸炎の炎症を引き起こすTNFαという物質の働きを抑える薬です。
- JAK(ジャック)阻害薬
活動期の症状改善と寛解を維持するために使用します。
剤形: 経口剤 / 薬剤: ゼルヤンツ、ジセレカ、リンヴォック - α4インテグリン阻害剤
活動期の症状を改善するために使われます。
剤形: 経口剤 / 薬剤: カログラ - S1P受容体調節剤
リンパ球の体内循環を減少させることで、活動期の症状改善と寛解を維持するために使用します。
剤形: 経口剤 / 薬剤: ゼポジア、ベルスピティ
血球成分除去療法(GCAP)
薬剤の副作用がほとんどない治療として安全に施行しています。従来の週1回の実施から、患者さまの状態やご希望に合わせて、週2回まで施行回数を増やしています。これにより、治療効果発現までの期間を短縮することが可能となりました。
また、症状が落ち着いた後の寛解維持のためにも使用できます。
また、症状が落ち着いた後の寛解維持のためにも使用できます。
クローン病について
クローン病とは
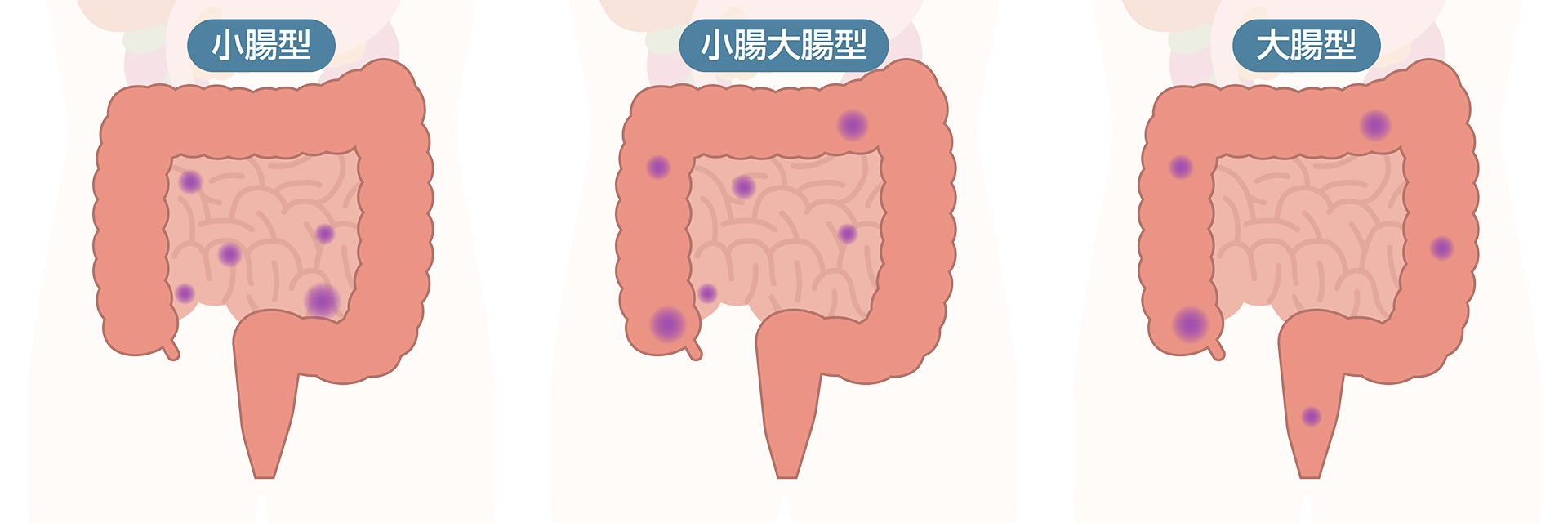
クローン病は炎症性腸疾患のひとつで、1932年にニューヨークのマウントサイナイ病院の内科医・クローン医師らによって、限局性回腸炎として初めて報告されました。
主として若年層に多くみられ、口腔から肛門にいたるまで消化管のどの部位にも炎症や潰瘍が起こる可能性があります。小腸と大腸を中心に炎症が起き、特に小腸の末端部は炎症が起きやすい好発部位とされています。また、病変と病変の間に正常な部分が介在する非連続性の病変が特徴です。
こうした消化管の炎症により、腹痛や下痢、血便、体重減少などの症状が現れます。また、日本人患者の約50%に肛門病変が合併しています。
主として若年層に多くみられ、口腔から肛門にいたるまで消化管のどの部位にも炎症や潰瘍が起こる可能性があります。小腸と大腸を中心に炎症が起き、特に小腸の末端部は炎症が起きやすい好発部位とされています。また、病変と病変の間に正常な部分が介在する非連続性の病変が特徴です。
こうした消化管の炎症により、腹痛や下痢、血便、体重減少などの症状が現れます。また、日本人患者の約50%に肛門病変が合併しています。
クローン病の内科治療
主な内科治療法として、薬物療法と栄養療法があります。従来、栄養療法を基本としたうえで、5-ASA製剤やステロイド剤、免疫調整剤による薬物療法がおこなわれてきました。2002年に生物学的製剤が登場して以降、治療の選択肢は広がり、患者さまの生活の質(QOL)は大きく向上しました。当院では、適応がある場合には生物学的製剤や低分子化合物を積極的に導入し、症状の安定を目指しています。
また、腸管の狭窄が生じた場合、これまでは外科手術が主な選択肢でしたが、当院では身体への負担を軽減するため、内視鏡を用いて狭くなった部分を広げる内視鏡的バルーン拡張術も施行しています。
また、腸管の狭窄が生じた場合、これまでは外科手術が主な選択肢でしたが、当院では身体への負担を軽減するため、内視鏡を用いて狭くなった部分を広げる内視鏡的バルーン拡張術も施行しています。
クローン病の治療に使用される薬剤
- 栄養療法
- 経腸栄養療法: 成分栄養剤や消化態栄養剤を経口投与する方法です。経口摂取が可能であっても、摂取量が少ない場合に栄養を補助する目的で使用します。薬剤:エレンタール、イノラス
- 完全静脈栄養療法: 静脈内に「カテーテル」というやわらかい管を留置して、直接、血管の太い中心静脈に栄養剤の輸液を投与する方法です。腸管狭窄や穿孔、瘻孔などの症状により食事療法が難しい重症の患者さんや食事療法が不十分なケースでおこなわれます。静脈に輸液を直接投与するため、消化吸収による腸管の負荷を軽減し、腸管を安静に保つことで症状の改善が期待できます。
- 5-アミノサリチル酸(5-ASA)製剤
活動期の症状改善と寛解を維持するために使われます。
剤形: 経口剤 / 薬剤: メサラジン - 副腎皮質ホルモン剤(ステロイド)
活動期の症状を改善するために使われます。長期間続ける薬ではありません。
剤形: 経口剤、注射剤 - 免疫調節薬
寛解を維持するために使われます。
剤形: 経口剤 / 薬剤: アザニン、ロイケリン(保険適用外) - 生物学的製剤
活動期の症状改善と寛解を維持するために使われます。- 抗TNFα抗体製剤: クローン病の炎症を引き起こすTNFαという物質の働きを抑える薬です。
注射剤: インフリキシマブ(点滴)、アダリムマブ(皮下注射) - 抗IL12/23p40抗体製剤、抗IL-23p19抗体製剤: 炎症に関与するIL12とIL23あるいはIL23というサイトカインを抑える薬です。
注射剤: ステラーラ(点滴、皮下注射)、オンボー(点滴、皮下注射)、スキリージ(点滴、皮下注射)、トレムフィア(点滴、皮下注射) - 抗α4β7インテグリン抗体製剤:腸に炎症を起こすリンパ球が腸の中に入り込みにくくする薬です。
注射剤:エンタイビオ(点滴、皮下注射)
- 抗TNFα抗体製剤: クローン病の炎症を引き起こすTNFαという物質の働きを抑える薬です。
- JAK(ジャック)阻害薬
活動期の症状改善と寛解を維持するために使用します。
剤形: 経口剤 / 薬剤: リンヴォック
血球成分除去療法(GCAP)
大腸型クローン病の患者さまを対象としておこなっています。薬剤の副作用がほとんどない治療として安全に施行しています。症状を落ち着かせる寛解導入を目的として、健康保険の適用範囲内で最大10回まで施行することが可能です。