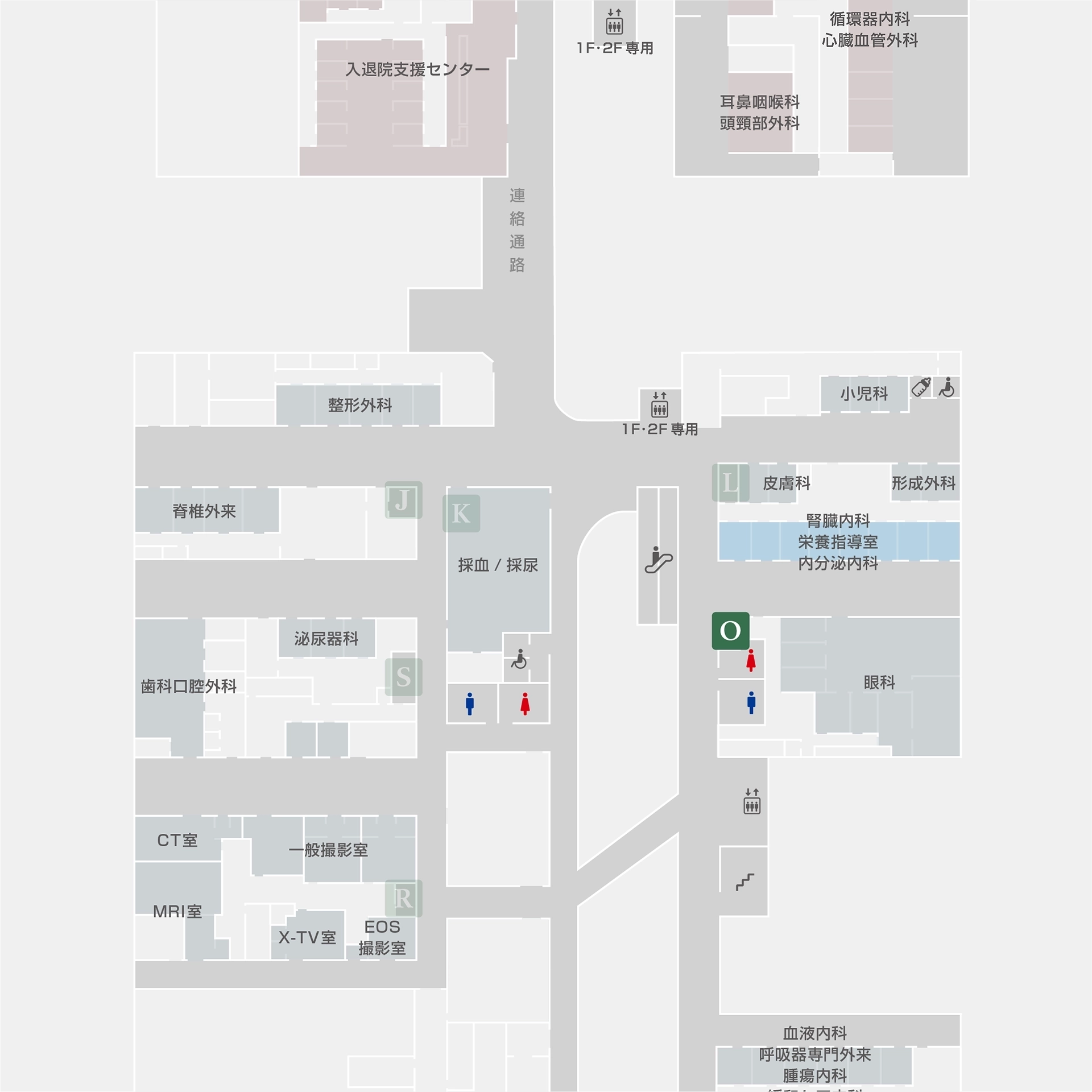
糖尿病センター
当センターの最大の特徴は、眼科、皮膚科、形成外科、腎臓内科といった糖尿病の合併症に関わる診療科と栄養指導室が同一エリアに集結している点です。これにより、迅速かつ包括的なアプローチが可能となっています。さらに専門医師とともに看護師、管理栄養士、理学療法士、薬剤師、臨床検査技師などの豊富な専門スタッフが連携し、お一人おひとりに寄り添ったきめ細かいチーム医療を提供いたします。
急性期病院として、高血糖緊急症(DKA・HHS)や多臓器合併症を伴う重症例の受け入れはもちろん、治療難渋症例、1型糖尿病、妊娠糖尿病、膵性糖尿病、さらにはインスリンポンプ(CSII)を用いた高度なデバイス治療まで、専門性を活かして幅広く対応いたします。
また、地域のクリニックとの連携を密にして、糖尿病を持つ患者さまが健やかな日常を維持できるよう、最新の知見と温かな診療でサポートしてまいります。
対象疾患
肝硬変など
膵切除や慢性膵炎など
持続血糖測定モニタ(CGM)やインスリンポンプなど
ステロイドなど
一般的な診療の流れ
- 急な血糖管理悪化時
- 手術前
- 高齢者に対するインスリン注射導入や薬剤調整
- 風邪・下痢・嘔吐・食欲不振など、糖尿病の治療中に体調を崩した場合(シックデイ)
- 高血糖緊急症(DKA、HHS)
- 重症低血糖
- 妊娠糖尿病
- 糖尿病の知識獲得(教育)
- 問診、体重測定、血圧測定
- 診察
- 検査血液・尿検査、画像検査(対象の方のみ)
- 栄養相談
- 処方
- 血液・尿検査、体重測定、血圧測定
- 看護師面談(対象の方のみ)
- 診察
- 処方
- 栄養相談(対象の方のみ)、専門看護師によるフットケア(対象の方のみ)
糖尿病について
糖尿病とはどんな病気?
基本的に症状が出ることは少なく、ほとんどの方は症状がないまま進行してしまいます。そこが糖尿病の怖いところです。
症状が出ないのに怖い?
合併症は細小血管障害と大血管障害に大きく分けられます。
目と神経と腎臓に影響を及ぼします。目は進行すると失明、神経障害がひどくなれば足の壊疽を招き、腎臓を患って透析を受けられる方もいます。
脳梗塞や心筋梗塞を引きおこす可能性があるものです。
また、最近の研究では、糖尿病はいくつかのがんとも関係性があることがわかってきました。
普段の生活でできる糖尿病予防
最終的には体重が最も関与しますので、肥満の方は痩せなければなりません。とは言っても、大幅な減量が必要なのではなく、まずは体重の5%程度の減量を目指しましょう。
また、睡眠不足は過食に繋がるので、くれぐれも気をつけてください。
メッセージ
なぜ糖尿病を治療しないといけないかというと、“合併症を予防するため”です。まずは検査からはじめ、糖尿病だとわかったら適切な治療を受けられることをおすすめいたします。
糖尿病の治療について
食事療法

運動療法
薬物療法
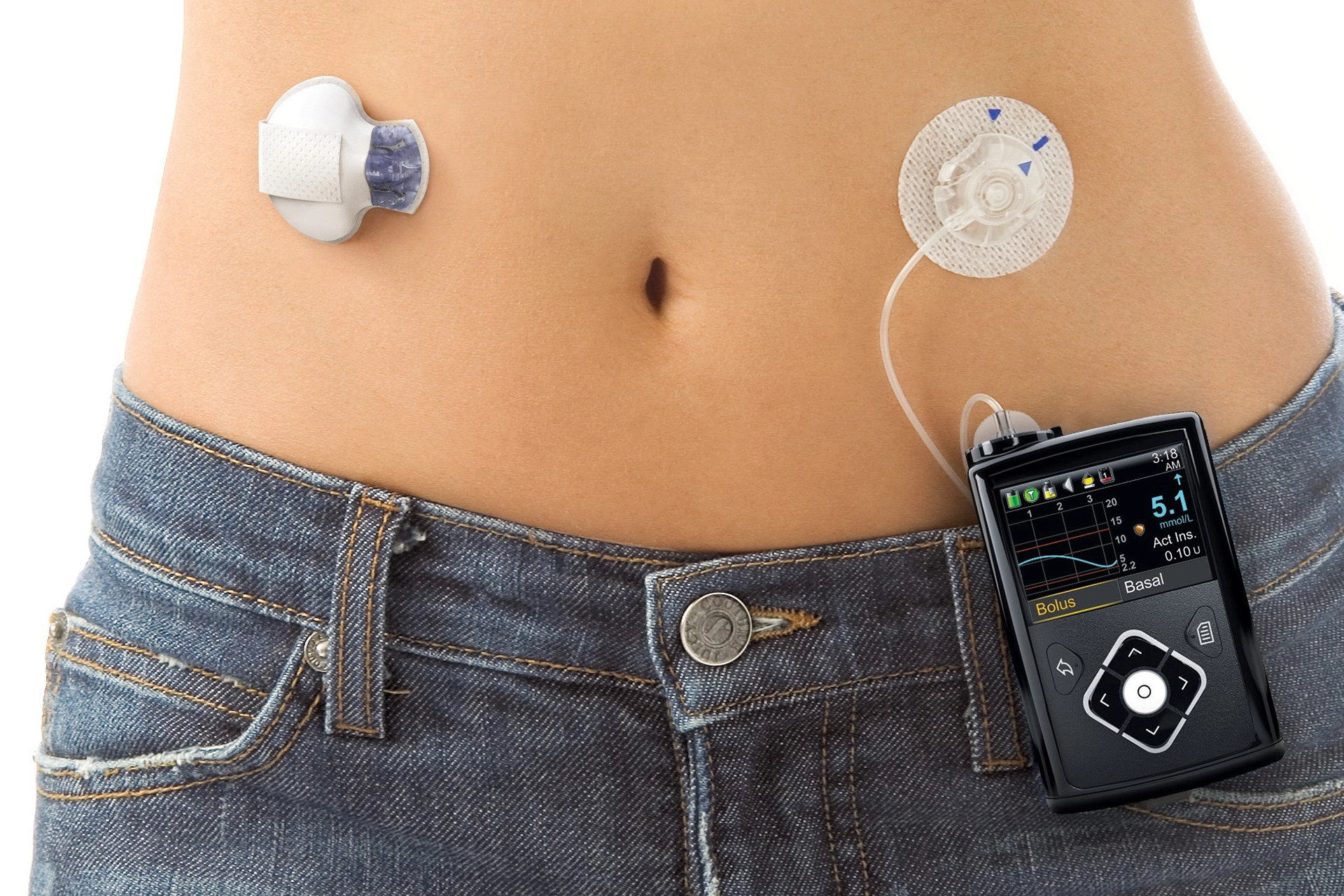
インスリンポンプ療法
(画像提供: メドトロニック社)
当科はインスリンポンプ療法(CSII; Continuous Subcutaneous Insulin Infusion)や、新規糖尿病薬であるGLP-1受容体作動薬の豊富な使用経験があります。
インスリンポンプ療法は、体内に持続的にインスリンを供給するための治療法です。小型の医療機器(インスリンポンプ)を使用し、皮下に挿入したカテーテルを通じて、一定量のインスリンを24時間自動で注入します。これにより、血糖値を安定させやすくなり、従来のインスリン注射よりも柔軟な血糖コントロールが可能になります。
- 血糖コントロールの精度向上持続的にインスリンを注入することで血糖値の変動を抑えやすくなり、糖化ヘモグロビン値(HbA1c)の改善が期待できます。
- 低血糖リスクの軽減インスリン量を微調整できるため、夜間低血糖や運動時の低血糖リスクを減らすことが可能です。
- 柔軟な生活スタイル食事の時間や内容に合わせてインスリン量を調整できるため、食事制限が緩和され、生活の自由度が向上します。
- インスリン注射の回数を減らせる皮下にカニューレ(細い管)を装着するため、1日に何度も注射をする必要がなくなり、患者さまの負担が軽減されます。
- 持続血糖モニタとの連携持続血糖モニタ(CGM)と連携することでインスリン量を自動調整し、目標血糖の維持や低血糖のリスクを軽減します。
GLP-1受容体作動薬は、下部小腸から分泌されるホルモン・GLP-1を薬理量で投与するお薬です。
- 血糖改善効果が高い週1回の注射製剤が主流で、従来の経口糖尿病薬と比べて血糖改善効果が高い。
- 低血糖リスクが低い血糖値が高いときのみ作用するため、インスリン製剤と比べて低血糖リスクが低い。
- 体重減少効果食欲抑制作用による体重減少が期待され、肥満合併例に有用。
- 心・腎保護効果がある一部のGLP-1受容体作動薬では、心筋梗塞や脳梗塞のリスク低減、腎疾患の進行を抑制することが証明されています。
- 経口薬も選択可能注射製剤が苦手な方は、経口薬も選択いただけます。
糖尿病の検査方法
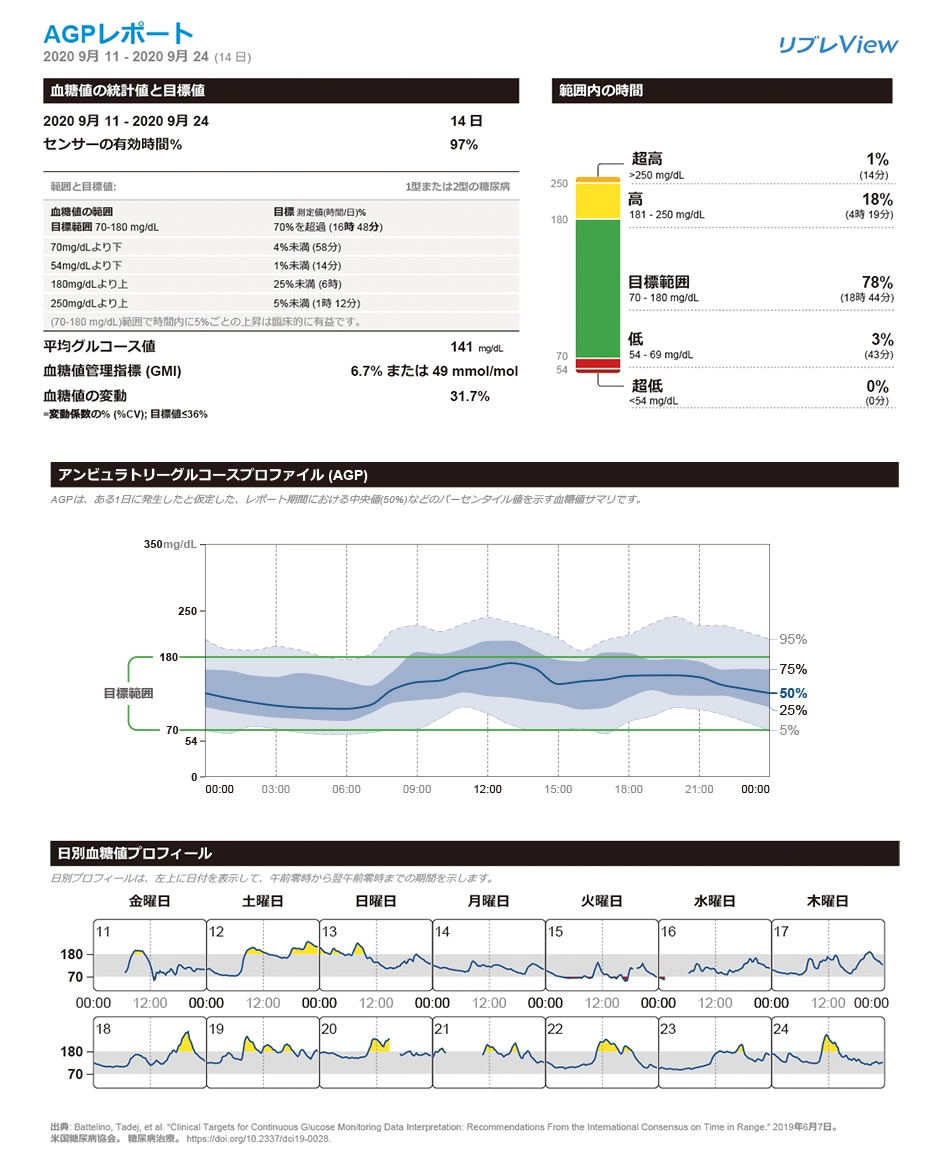
AGPレポートの例
また、外来・入院ともに、24時間持続血糖モニタ(CGM)を用いた検査を実施しております。これにより、24時間の血糖推移を把握でき、よりきめ細かな血糖コントロールを目指すことが可能です。
AGPレポートとは
SMBG(血糖自己測定)での測定方法
正しく血糖測定をおこなって、血糖コントロールにお役立てください。
院内における取り組み
糖尿病つどい
糖尿病週間
外来治療
- 当院では、インスリン注射をされている方などが安心して日常生活を送れるよう、専任の看護師による治療サポートをおこなっております。
- 糖尿病性腎症の方には、栄養士と看護師による透析予防管理指導(透析への移行を予防するための指導)をおこなっております。
- 血糖コントロール目的でのご紹介の場合、月1回の診察で3〜6ヶ月程度かけて血糖コントロールをおこない、かかりつけ医のもとにお戻りいただきます。
入院治療
検査入院
-
1日目
入院後、血糖値を連続的に測定する機器を装着します。また、必要に応じて内服薬の処方や常用薬の調整をおこないます。
1 -
2日目
尿検査・血液検査・神経検査・動脈硬化検査など、糖尿病の合併症を確認するための各種検査を実施。血糖値の結果をもとに薬剤やインスリン治療を調整し、栄養指導や生活指導、薬の説明など多職種による指導をおこないます。
2 -
3日目
退院後の生活目標を一緒に考え、退院後も続けられる運動療法を提案します。
3
糖尿病教育入院
基本的な糖尿病知識の獲得とともに、必要な検査や治療をおこないます。
高齢の方や合併症を多く有する方には、よりきめ細かな対応をおこなっております。
スタッフ紹介

糖尿病センター長
伏見 宣俊
Nobutoshi Fushimi
他のスタッフと共に安心・充実の医療を提供していきたいと考えています。内科一般について気軽にご相談ください。
⇒プロフィールの詳細はこちら

糖尿病センター
長尾 真知
Machi Nagao
糖尿病、内分泌疾患でお困りのことがあれば、気軽にご相談ください。
⇒プロフィールの詳細はこちら

糖尿病センター
原田 雄太
Yuta Harada
地域住民の方々が安心して暮らしていけるように最善の医療を行ってまいります。よろしくお願い致します。
⇒プロフィールの詳細はこちら

糖尿病センター
正村 友基
Tomoki Masamura
多くのスタッフと協力して、地域に貢献できるように努めていきます。
⇒プロフィールの詳細はこちら

糖尿病センター
東 航平
Kohei Higashi
地域医療に貢献できるよう、精いっぱい尽力させていただきます。
⇒プロフィールの詳細はこちら